Раньше артрит был заболеванием пожилых людей, теперь он поражает более молодых и молодых людей. Остеоартрит - это прежде всего боль и ограничение подвижности суставов. Проблема начинается с повреждения хряща, а может закончиться инвалидностью. Каковы причины и симптомы остеоартрита? Как проходит лечение?
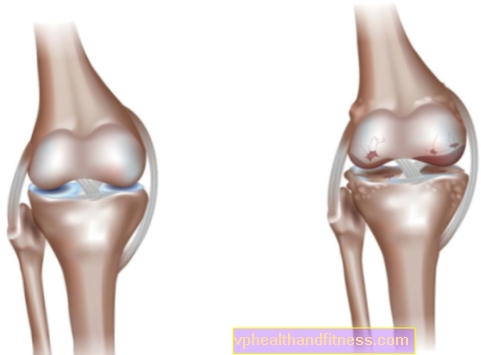
Остеоартроз, то есть распространенная дегенерация суставов (лат. деформирующий артроз, morbus degenerativus articulorum, остеоартроз, остеоартроз или по-польски остеоартроз) - хроническое и необратимое заболевание. Единого определения остеоартрита нет, но специалисты сходятся во мнении, что причиной недуга является дисбаланс между разрушением и реконструкцией суставного хряща. Факторами, открывающими путь к дегенерации суставов, являются: чрезмерная перегрузка суставов и ухудшение качества компонентов сустава. Если это произойдет, причины остеоартрита можно разделить на те, которые находятся вне нашего контроля, и те, которые находятся вне нашего контроля. Специалисты делят остеоартроз на две формы:
- первичный (идиопатический), причина которого неизвестна, чаще возникает с возрастом
- вторичный, имеющий конкретную причину - это могут быть аномалии строения сустава, его механические повреждения, хронические заболевания, системные, например диабет, или другие заболевания суставов, например РА
По течению дегенеративного заболевания можно выделить:
- периоды стабилизации - постоянное ухудшение симптомов, возникающее только при движении
- периоды обострения - боли и скованность в суставах усиливаются, а также возникают в покое и ночью; суставы опухшие, внутри них скапливается жидкость в результате воспаления
Артрит суставов: симптомы
Предполагается, что первые симптомы остеоартрита появляются в возрасте от 40 до 60 лет, но они могут наблюдаться все чаще и чаще у людей гораздо более молодого возраста.
Около 10% людей в возрасте 90 лет и старше не имели изменений в суставах на рентгеновских снимках.
Нас должны беспокоить всевозможные потрескивания, потрескивания, скрежеты в суставах, а также сильная боль при переноске груза, например, при подъеме по лестнице, вставании со стула, стоя. Но повреждение хряща не всегда связано с дискомфортом (например, многие спортсмены не чувствуют боли), поэтому диагноз дегенерации суставов иногда ставится слишком поздно. Характерной чертой артроза является то, что сначала симптомы появляются только во время движения (начальная боль, начальная скованность), позже также появляются в покое и ночью и чаще всего поражают один или несколько суставов, хотя некоторые пациенты страдают полиартикулярной болью.
Вот четыре характерных симптома, которые вместе с рентгенологическим обследованием позволяют поставить диагноз:
- боль - при остеоартрите боль обычно ощущается только в пораженном суставе (иногда пациент может ощущать ее в паху или в соседнем суставе, напримерболь в колене в случае дегенерации тазобедренного сустава), возникает в начале движения (начальная боль, например, при вставании с кровати или стула) и во время движения, усиливается в конце дня и исчезает во время отдыха
- жесткость суставов - бывает двух видов: утренняя скованность, которая исчезает через несколько минут после пробуждения, и начальная скованность, которая появляется в течение дня после периодов неподвижности.
- ограничение подвижности - со временем обостряются проблемы, связанные с подвижностью сустава, становится все труднее, например, сгибать или разгибать колено, что еще хуже, движение в суставе может внезапно блокироваться фрагментами сломанного хряща или костными шпорами; чем сильнее поврежден сустав, тем сильнее ослабевают мышцы вокруг него и ухудшается инвалидность
- треск - когда неровные суставные поверхности трутся друг о друга при движении
- искажение и расширение контуров - возникает в результате изменения оси сустава, а также образования костных выростов (остеофитов) и экссудата
Остеоартроз: причины
Существует ряд факторов, которые вызывают разрушение суставного хряща и приводят к развитию остеоартрита, на некоторые из которых мы можем влиять, на другие - нет. Основные причины дегенерации неизвестны, и мы не можем на них повлиять. Речь идет о генетических предрасположенностях, плохом химическом составе синовиальной жидкости, недостаточном кровоснабжении суставов, влиянии различных заболеваний, в том числе сахарный диабет и гормональные нарушения, особенно гипотиреоз. Мы также не влияем на возраст и пол - известно, что вероятность ОА увеличивается с возрастом и выше у женщин, особенно после менопаузы.
Однако, устранив следующие факторы, мы можем предотвратить развитие заболевания или отсрочить его возникновение:
- избыточный вес или ожирение - снижение веса снижает риск заболеваний
- слабость мышц вокруг сустава - тренированные мышцы лучше стабилизируют сустав
- профессиональные факторы - длительная перегрузка суставов (стоять на коленях или сгибать колени, поднимать тяжелые предметы, повторяющиеся движения руками), здесь единственным выходом может быть смена места работы, что не всегда легко
- занятия спортом - некоторые дисциплины (не обязательно соревновательные) связаны с более частыми травмами и травмами
- нарушения строения суставов - некоторые нарушения строения суставов можно исправить с помощью реабилитации, хирургического лечения и использования ортезов или стелек
Предотвратить травмы
Умеренные движения, адаптированные к нашим способностям, лучше всего служат суставам. Важно не крутить их, а только двигать в физиологических плоскостях. Идеально подходит велосипед, а если плывете, можно использовать на спине или ползком (суставы перекручиваем в лягушке). Также нужно избегать травм и систематически тренировать мышцы, избавляться от лишнего веса и ожирения, исправлять асимметричные перегрузки позвоночника (например, регулировать длину ног с помощью подушечки в обуви), надевать наколенники для работы с коленями, носить амортизирующую обувь, не переусердствовать с суставами. позиция.
Остеоартроз: лечение
Лечение остеоартроза многогранно и во многом зависит от стадии заболевания.
- Немедикаментозное лечение дегенерации суставов
Немедикаментозное лечение играет очень важную роль в лечении остеоартрита. Он не только замедляет деградацию суставного хряща, но и позволяет значительно снизить симптомы заболевания и количество принимаемых препаратов. Оно включает:
- поддержание здорового веса - каждый дополнительный килограмм увеличивает риск заболевания, а затем его более быстрое и тяжелое течение
- физиотерапия - упражнения, подобранные физиотерапевтом, помогают поддерживать форму и уменьшают боль
- термотерапия - криотерапия: физиотерапия и обычные домашние пакеты со льдом уменьшают боль и симптомы воспаления, тепловая терапия: теплые компрессы также уменьшают боль и расслабляют мышцы
- разгрузка суставов - ортопедические стельки, стельки, трости или ходунки стабилизируют сустав
- иммобилизация - в периоды значительного обострения заболевания с симптомами артрита, однако иммобилизация не должна продлеваться из-за риска атрофии мышц
- «Фасилитаторы» - архитектурные решения и приспособления, разгружающие суставы в повседневной жизни.
Образование и поддержка также играют важную роль - как со стороны врача, так и со стороны организаций пациентов и близких.
- Фармакологическое лечение
Медикаментозное лечение в первую очередь направлено на борьбу с болью. При слабой или умеренной боли пероральным препаратом первого выбора является парацетамол, который, хотя и менее эффективен, чем НПВП, но более безопасен.
Если применение парацетамола не приносит желаемых эффектов или пациент находится в периоде обострения заболевания, назначают нестероидные противовоспалительные препараты (например, диклофенак, ибупрофен, кетопрофен, напроксен, нимесулид).
Поскольку у них много побочных эффектов, всегда следует соблюдать рекомендуемые дозы и всегда использовать только один препарат из этой группы. При обострениях может потребоваться введение опиоидов.
Некоторые люди не могут принимать большие дозы обезболивающих или противовоспалительных таблеток по разным причинам. По этой причине им рекомендуются препараты местного действия с обезболивающим и противовоспалительным действием в форме спрея или геля.
Иногда препараты, содержащие глюкозамин и хондроитин, могут оказаться эффективными - нет доказательств того, что они излечивают или даже замедляют развитие болезни, но иногда они уменьшают боль.
Если боль очень доставляет неудобства, врач может предложить пункцию сустава, часто с одновременным введением лекарства - стероида или гиалуроновой кислоты (вискозиметрическая добавка), а в последнее время также стволовых клеток - внутрь сустава. Обычно после такой процедуры симптомы исчезают надолго.
- Хирургические методы лечения артроза
Хрящ не восстанавливается, но современная хирургия восстанавливает нормальную анатомию сустава, используя феноменальные способности нашего тела к восстановлению. Хирургическое лечение артроза обычно затрагивает коленные и тазобедренные суставы. Большинство процедур выполняется лапароскопическим методом (артроскопия), который позволяет минимально инвазивным способом удалить поврежденные или разросшиеся элементы хряща.
Стимулируют рост тканей методом точечных микротрещин костей, лишенных хрящей. Там, где течет кровь, образуется сгусток, который со временем становится волокнистым хрящом. У него худшие свойства, чем у гиалинового хряща, но он может заменить его от бедности.
Мозаикопластика - заменены два костных фрагмента с хрящом: больной и здоровый, вырезанный из менее стратегически важного места того же сустава; там, где был дефект, образуется фиброзный хрящ, и через несколько месяцев восстанавливается правильная поверхность хряща
С трансплантацией связаны большие надежды. Клетки хряща собираются из здорового сустава (например, локтя при лечении колена) и размножаются в лаборатории. Затем на место дефекта вшивают пластырь надкостницы, вырезанный из большеберцовой кости. Под пластырем вводятся хрящевые клетки (хондроциты), которые со временем становятся нормальными хрящами.
Также весь хрящ, выросший за пределами тела, имплантируется из хондроцитов, размноженных на специальной биологической стойке. Врач подбирает полученный таким образом материал под размер и форму поражения.
Когда хрящ полностью поврежден, вставляются металлические суставные протезы, и полиэтилен, керамика или металл заменяют хрящ.
Сделай это обязательноКак можно скорее обратитесь к врачу, если:
- будет обострение симптомов, особенно боли - помимо приема более сильных препаратов может потребоваться пункция
- после прокола сустава наблюдалось значительное усиление боли, отек и усиление нагревания сустава или повышение температуры, это могут быть симптомы инфекции, однако помните, что боль в суставах в течение 24 часов после прокола является нормальным явлением
- симптомы болезни ухудшаются, несмотря на реабилитацию, устранение факторов риска, поддерживающее лечение - возможно, пора подумать об операции
- появляются новые тревожные симптомы, например, боль во многих суставах, слабость, лихорадка, необоснованная потеря веса
- появилась боль в подколенной области или в икре - возможно, разорвалась киста подколенной ямки, что сопровождало дегенеративное заболевание; или мог произойти тромбоз глубоких вен